You should upgrade or use an alternative browser.
Giải pháp nào hạn chế tình trạng kháng thuốc kháng sinh?
- Thread starter Home Content
- Ngày gửi
Tình trạng kháng kháng sinh đang đặt ra nhiều thách thức với nhân loại. Ước tính mỗi năm trên thế giới có khoảng 700.000 người tử vong liên quan đến nhiễm trùng do kháng thuốc. Với tình hình này, Tổ chức Y tế thế giới (WHO) dự tính đến năm 2050, cứ 3 giây sẽ có 1 người tử vong do các siêu vi khuẩn kháng thuốc, tương đương với khoảng 10 triệu người mỗi năm. Khi đó, các bệnh thông thường như ho hay chỉ một vết cắt cũng có thể gây tử vong. WHO thậm chí gọi kháng kháng sinh là cuộc khủng hoảng y tế toàn cầu.
 |
| Mức độ kháng thuốc ở Việt Nam ngày càng trầm trọng và gây áp lực lớn lên sức khoẻ cộng đồng. Ảnh: TL |
Việt Nam là một trong những nước có tỷ lệ kháng thuốc kháng sinh cao
Theo đánh giá của WHO, Việt Nam là một trong những nước có tỷ lệ kháng thuốc kháng sinh cao, do tình trạng lạm dụng và tùy tiện sử dụng thuốc của người dân. Thực trạng này đặt chúng ta trước nguy cơ đối mặt với việc không còn thuốc kháng sinh hiệu quả để điều trị bệnh nhiễm trùng.
Ông Cao Hưng Thái, Phó Cục trưởng Cục Quản lý Khám chữa bệnh (Bộ Y tế) cho biết, mức độ kháng thuốc ở Việt Nam ngày càng trầm trọng và gây áp lực lớn lên sức khoẻ cộng đồng. Ngoài gánh nặng tài chính do việc điều trị kéo dài, chúng ta còn phải đối mặt với khả năng của một tương lai không có thuốc kháng sinh điều trị hiệu quả đối với một số bệnh nhiễm khuẩn, nhất là đối với các phẫu thuật và điều trị như hóa trị liệu ung thư và cấy ghép mô.
Theo kết quả khảo sát của ngành y tế, phần lớn kháng sinh được bán mà không có đơn của bác sĩ, ở khu vực thành thị là 88%, ở nông thôn tới 91%. Vấn đề kháng thuốc kháng sinh đang ngày càng trầm trọng khi nhiều vi khuẩn kháng với nhiều loại kháng sinh mà nguyên nhân chính là do lạm dụng kháng sinh. Phần lớn các loại kháng sinh thuộc thế hệ 1 và thế hệ 2 hiện nay đều không có tác dụng đặc hiệu. Các bệnh viện hầu hết đều phải sử dụng kháng sinh thế hệ mới trong điều trị.
Theo giới chuyên môn, kháng sinh được sử dụng để chống lại bệnh tật ở người, động vật và thực vật, bao gồm thuốc kháng vi khuẩn, thuốc kháng virus, thuốc kháng nấm và thuốc chống ký sinh trùng. Kháng kháng sinh xảy ra khi vi khuẩn, virus, nấm và ký sinh trùng thay đổi theo thời gian và không còn phản ứng với thuốc, làm cho các bệnh nhiễm trùng thông thường khó điều trị hơn và làm tăng nguy cơ lây lan bệnh, bệnh nặng và tử vong.
Tình trạng kháng kháng sinh hiện nay dẫn đến ngày càng có nhiều bệnh lý nhiễm trùng (viêm phổi, nhiễm trùng tiết niệu, bệnh lao,...) trở nên khó điều trị hơn hoặc thậm chí không thể điều trị được nữa.
PGS.TS Đoàn Mai Phương, nguyên trưởng khoa Vi sinh, BV Bạch Mai cho biết, hiện tại Việt Nam đã xuất hiện vi khuẩn đa kháng (kháng 2 nhóm kháng sinh) và toàn kháng (kháng với tất cả kháng sinh). Đó là lí do vì sao, nhiều nước phát triển sử dụng kháng sinh thế hệ 1 vẫn điều trị hiệu quả thì tại Việt Nam đã phải dùng kháng sinh thế hệ 3 và 4.
Đơn cử như tỉ lệ kháng thuốc của nhóm vi khuẩn gram âm như E.coli (vi khuẩn đường ruột) đã lên tới 30-40%, kháng luôn cả kháng sinh mạnh nhất là colistin. Thậm chí, tại một số tỉnh phía Nam, tỉ lệ kháng thuốc của E.coli còn lên tới hơn 74%; tỉ lệ kháng của vi khuẩn gây nhiễm trùng K. pneumoniae lên tới gần 60%; vi khuẩn A.baumannii (gây nhiễm khuẩn bệnh viện) có tỉ lệ kháng với hầu hết các loại kháng sinh ở mức trên 90%...
Tại Bệnh viện Nhi Trung ương, mỗi ngày bệnh viện này khám cho 3.000 - 4.000 trẻ nhỏ. Từ kết quả khám sàng lọc bệnh nhi đến khám và điều trị tại viện, ông Trần Minh Điển, Giám đốc Bệnh viện Nhi Trung ương cho biết có khoảng 30% bệnh nhi có vi khuẩn kháng thuốc. Một trong những nguyên nhân làm trẻ có vi khuẩn kháng thuốc là do nhiều trẻ được các ông bố bà mẹ tự ra hiệu thuốc mua thuốc điều trị với liều lượng kháng sinh không hợp lý.
Đồng quan điểm trên, TS.BS Lê Quốc Hùng, Trưởng khoa bệnh nhiệt đới (Bệnh viện Chợ Rẫy, TP Hồ Chí Minh) cũng cho rằng, hiện nay việc sử dụng kháng sinh ở nước ta khá bừa bãi. Điển hình ở lĩnh vực y tế, người dân có thể dễ dàng mua được thuốc kháng sinh ở nhà thuốc, hoàn toàn khác với thế giới phải có toa chỉ định của bác sĩ. Ngoài ra, trong môi trường bệnh viện, có nhiều nghiên cứu cho thấy tỉ lệ bác sĩ sử dụng thuốc kháng sinh rất cao, gần một nửa chỉ định sử dụng thuốc kháng sinh chưa hợp lý về chủng loại, liều, thời điểm hoặc yếu kém về vi sinh... Thậm chí có nhiều chỉ định "đánh" kháng sinh của bác sĩ mang tính chất "bao vây", chưa kể việc phán đoán loại vi khuẩn sử dụng kháng sinh có khi quá tay dẫn đến kháng thuốc. Đặc biệt, việc sai sót này thường xảy ra ở khối ngoại khoa.
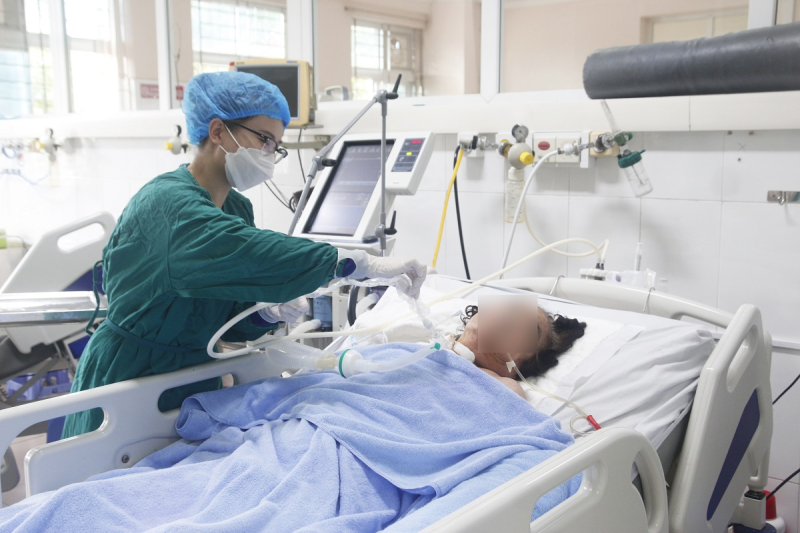 |
| Bệnh nhân có vi khuẩn đa kháng thuốc điều trị tại Khoa hồi sức tích cực chống độc, Bệnh viện Bãi Cháy, Quảng Ninh. Ảnh: BV |
Sử dụng thuốc kháng sinh tùy tiện, không theo đơn của bác sĩ có thể tạo ra hiện tượng siêu vi khuẩn kháng thuốc
Về hậu quả của việc kháng thuốc, TS.BS Lê Quốc Hùng cho hay điểm thấy rõ nhất là các bệnh nhân bị nhiễm trùng kháng thuốc rất khó điều trị, thời gian nằm viện kéo rất dài, chi phí sử dụng thuốc kháng sinh cao, đặc biệt phải cùng lúc dùng nhiều loại kháng sinh mới có thể "trị" được vi khuẩn kháng thuốc.
Còn theo GS.TS. Nguyễn Gia Bình, Chủ tịch Hội Hồi sức cấp cứu và Chống độc Việt Nam, nguyên Trưởng khoa Hồi sức tích cực Bệnh viện Bạch Mai, khi sử dụng thuốc kháng sinh không đúng cách, dùng thuốc sai liều, dùng thuốc không đủ thời gian…, thuốc kháng sinh sẽ thúc đẩy sự phát triển của các vi khuẩn kháng thuốc. Điều này làm giảm hiệu quả của thuốc, thậm chí không thể chữa được các vết thương nhiễm khuẩn và các bệnh nhiễm khuẩn. Từ đó kéo dài quá trình điều trị của người bệnh, tăng số lượng và chi phí điều trị, cuối cùng tăng nguy cơ tử vong.
Việc lạm dụng kháng sinh dài kỳ còn gây hại cho vi khuẩn có lợi. Kháng sinh phổ rộng tiêu diệt cả vi khuẩn xấu và tốt. Ngoài ra nhiều nghiên cứu cho thấy, thuốc kháng sinh ngoài tác dụng chống lại nhiễm khuẩn nhưng cũng gây ảnh hưởng có hại trên nhiều cơ quan của cơ thể đặc biệt là thận và gan..
Sử dụng thuốc kháng sinh tùy tiện, nhất là dùng tự ý, không theo đơn của bác sĩ có thể tạo ra hiện tượng siêu vi khuẩn kháng thuốc. Khi vi khuẩn liên tục tiếp xúc với một loại thuốc nào đó, nó trở nên nhờn thuốc, như: hiện tượng gia tăng vi khuẩn tụ cầu trùng vàng kháng methicilin (Methicillin-resistant Staphylococcus aureus- MRSA) là những vi khuẩn gây nhiễm trùng không đáp ứng điều trị khi dùng kháng sinh nhóm betalactam nữa kể cả thế hệ mới.
GS.TS. Nguyễn Gia Bình cũng chỉ ra một trong những nguyên nhân chính của việc kháng thuốc đó là, tình trang mua kháng sinh dễ, lạm dụng ở mọi lĩnh vực. Tại Việt Nam, đến bất cứ cửa hàng dược phẩm nào đều có thể mua được kháng sinh với số lượng không hạn chế. Dược tá bán thuốc cũng có thể tư vấn dùng thuốc kháng sinh, hoặc nhiều người có thói quen tự chữa trị và lấy đơn thuốc của người khác để mua thuốc về điều trị cho mình….
Để phòng ngừa sự kháng thuốc kháng sinh, GS.TS. Nguyễn Gia Bình cho rằng, ngoài sự quy chuẩn của ngành y tế, ngay bản thân những người bệnh là những người quyết định đến vận mệnh chống nhiễm khuẩn của mình nhất. Theo đó, người dân không lạm dụng thuốc kháng sinh như một thuốc thông thường. Cần ngừng sử dụng kháng sinh khi đã đủ liệu trình cho phép nhưng cũng không được kết thúc quá sớm trước thời gian tiêu chuẩn. Cần sử dụng đúng kháng sinh với đúng loại mầm bệnh. Tránh sử dụng kháng sinh tuỳ tiện, sử dụng mà không cần thăm khám. Việc sử dụng đúng kháng sinh sẽ giúp điều trị hiệu quả, thành công hoá mục tiêu kiểm soát và sẽ hạn chế tối đa sự kháng thuốc.
Để hạn chế tình trạng kháng kháng sinh, theo PGS.TS Đoàn Mai Phương, ngoài nỗ lực từ bệnh viện, từ nhân viên y tế, bản thân cộng đồng, người dân cũng phải có trách nhiệm. Trong đó, hạn chế mua kháng sinh không có đơn, không sử dụng kháng sinh theo kiểu truyền miệng, hạn chế dùng kháng sinh trong chăn nuôi.
“Người dân Việt Nam hay cho rằng bác sĩ sử dụng kháng sinh mạnh mới tốt, điều này hoàn toàn sai, tốt nhất là chỉ nên điều trị kháng sinh phổ hẹp. Nếu dùng kháng sinh mạnh luôn, đến khi mắc loại vi khuẩn mạnh hơn sẽ không còn kháng sinh để điều trị”, PGS.TS Đoàn Mai Phương khuyến cáo.
Chia sẻ về giải pháp kiểm soát tình trạng kháng kháng sinh, theo ông Cao Hưng Thái, Phó Cục trưởng Cục Quản lý Khám chữa bệnh (Bộ Y tế), để kiểm soát tốt vấn đề sử dụng kháng sinh và kháng kháng sinh ở nước ta hiện nay thì các giải pháp phải đồng bộ. Thứ nhất là nâng cao nhận thức; thứ 2 là về vấn đề chuyên môn kỹ thuật, thứ 3 là nâng cao trình độ đào tạo cho đội ngũ cán bộ y tế và có chế tài xử lý mạnh đối với những vi phạm khi kê đơn không phù hợp, bán thuốc kháng sinh không theo đơn. Nếu đồng bộ được những giải pháp đó trong tương lai thì mới hy vọng có thể từng bước kiểm soát tốt vấn đề sử dụng kháng sinh và kháng kháng sinh ở Việt Nam.
Cụ thể, người bệnh chỉ dùng kháng sinh điều trị khi chắc chắn nhiễm khuẩn, không dùng bao vây; Chọn kháng sinh theo kháng sinh đồ trong mọi trường hợp có thể, ưu tiên kháng sinh phổ hẹp, đặc hiệu; Dùng kháng sinh đúng liều lượng, đủ về thời gian và phối hợp kháng sinh hợp lý; Tuân thủ các biện pháp khử khuẩn và vô khuẩn, tránh lan truyền vi khuẩn đề kháng; Giới thiệu, tuyên truyền cho cộng đồng biết về lợi ích và nguy cơ của kháng sinh; Tăng cường hệ thống quản lý và phân phối kháng sinh, kiểm soát và hạn chế sử dụng kháng sinh trong chăn nuôi thú y; Thực hiện đúng quy định của Bộ Y tế: Tất cả các thuốc kháng sinh phải được kê và bán theo đơn. Nâng cao sự hiểu biết, nắm vững các nguyên tắc sử dụng kháng sinh an toàn, hợp lý đối với bác sỹ, điều dưỡng, dược sỹ và các cán bộ y tế khác; Nghiên cứu tìm ra thuốc kháng sinh mới để chống lại các vi khuẩn đề kháng.
Đã từng hành động nhưng chưa có nhiều thay đổi
Từ năm 2013, Bộ Y tế kết hợp với Bộ Nông nghiệp & Phát triển nông thôn đã đưa ra Chương trình hành động quốc gia về kháng kháng sinh nhằm kêu gọi đội ngũ nhân viên y tế và thú y hành động nhằm giảm tình trạng kháng kháng sinh.
Chương trình đưa ra các hoạt động cụ thể nhằm nâng cao nhận thức cộng đồng và cán bộ y tế về kháng thuốc, hoàn thiện hệ thống giám sát quốc gia, bảo đảm cung ứng thuốc có chất lượng, tăng cường sử dụng thuốc an toàn, kiểm soát nhiễm khuẩn, sử dụng kháng sinh hợp lý, an toàn trong trồng trọt và chăn nuôi.
Bộ Y tế ban hành nhiều văn bản quy định cùng với tài liệu “Hướng dẫn thực hiện quản lý sử dụng kháng sinh trong bệnh viện; các địa phương cũng có nhiều "chương trình hành động" nhưng các chuyên gia cho rằng thực trạng kháng thuốc vẫn chưa cải thiện.
Tại Hội nghị đánh giá kết quả 5 năm thực hiện Kế hoạch hành động quốc gia phòng chống kháng thuốc giai đoạn 2013 - 2020, Bộ Y tế thừa nhận thói quen sử dụng kháng sinh của người dân chưa thể dễ dàng thay đổi trong "một sớm một chiều", năng lực của hệ thống xét nghiệm vi sinh, giám sát tình trạng kháng kháng sinh vẫn còn nhiều hạn chế...
Bộ Y tế cũng cho rằng kế hoạch này có thực sự hiệu quả cần đòi hỏi sự nỗ lực và cam kết của tất cả các bộ, ngành, các cấp từ trung ương đến địa phương cùng vào cuộc ngăn chặn tình trạng kháng thuốc. Cùng với đó, công tác phòng chống kháng thuốc cũng cần có sự tham gia chủ động, tích cực của mỗi người dân và toàn thể cộng đồng.
Trước đây, ba bộ gồm Bộ Y tế, Bộ Nông nghiệp và Phát triển nông thôn, Bộ Tài nguyên và Môi trường cũng đã có ký bản ghi nhớ, ký kết liên ngành đồng hành cùng phòng chống kháng thuốc. Ở các giai đoạn đó, các hoạt động phòng chống kháng thuốc ở Việt Nam mới chỉ dừng lại là những kế hoạch hành động.
Hiện đã có Chiến lược quốc gia về phòng chống kháng thuốc thì tất cả cùng chung tay làm chậm lại sự tiến triển của kháng thuốc, ngăn chặn sự lây lan của vi khuẩn kháng thuốc... góp phần bảo vệ, chăm sóc sức khỏe người dân, bảo vệ môi trường. Theo đó, các bộ liên quan sẽ phải xây dựng kế hoạch cụ thể về những hoạt động của ngành mình sẽ thực hiện trong thời gian tới.
Có thể nói, lần đầu tiên Chính phủ phê duyệt Chiến lược quốc gia về phòng, chống kháng thuốc tại Việt Nam giai đoạn 2023 - 2030, tầm nhìn đến năm 2045 với sự vào cuộc cùng lúc của ba Bộ: Y tế, Nông nghiệp và Phát triển nông thôn, Tài nguyên và Môi trường - là chiến lược mang tầm vĩ mô, cho thấy sự quan tâm của Chính phủ đối với việc phòng chống kháng thuốc hiện nay.
Phải khẳng định rằng, trong bối cảnh kháng thuốc đáng báo động như hiện nay, việc cả ba Bộ cùng chung tay chống kháng thuốc là điều bắt buộc, bức thiết, bởi kháng thuốc trải rộng ở nhiều lĩnh vực. Phải có một quyết định từ Chính phủ, mang tính chất liên ngành thì may ra mới cải thiện được tình trạng kháng thuốc. Nếu chúng ta không hành động hôm nay, ngày mai không thuốc chữa./.
Xem nhanh
, 08/02/2025

















